RISCHIO BIOLOGICO NEGLI AMBULATORI da inail
“PRIME CURE” INAIL - Vademecum per l’infermiere
SORVEGLIANZA SANITARIA E GIUDIZIO DI IDONEITÀ
Come è noto con il Decreto 626/94 per la prima volta si parla,
esplicitamente del contenuto della sorveglianza sanitaria ma, soprattutto
del “giudizio di idoneità alla mansione specifica”; l’articolo di
riferimento così recita:
Art. 16. - Contenuto della sorveglianza sanitaria.
1. La sorveglianza sanitaria è effettuata nei casi previsti dalla normativa
vigente.
2. La sorveglianza di cui al comma 1 è effettuata dal medico competente e
comprende:
a) accertamenti preventivi intesi a constatare l’assenza di
controindicazioni al lavoro cui i lavoratori sono destinati, ai fini della
valutazione della loro idoneità alla mansione specifica;
b) accertamenti periodici per controllare lo stato di salute dei lavoratori
ed esprimere il giudizio di idoneità alla mansione specifica.
3. Gli accertamenti di cui al comma 2 comprendono esami clinici e biologici
e indagini diagnostiche mirate al rischio, ritenute necessarie dal medico
competente.
D’altra parte anche se il D.P.R. 303/56 non parlava in maniera esplicita del
giudizio di idoneità alla specifica mansione come atto conclusivo delle
visite del “medico di azienda”, la giurisprudenza, di fatto, ha stabilito
fin da allora i limiti ed il contenuto di tale giudizio, anche nella sua
valenza medico legale, anticipando, in tal modo, il decreto 626/94.
Questo ultimo decreto, da un lato, prevede l’obbligo, da parte del datore di
lavoro e del medico competente, di informare i lavoratori sui rischi
professionali ai quali sono esposti, indipendentemente dal fatto se siano
soggetti o meno alla sorveglianza sanitaria, dall’altro non stabilisce i
criteri sulla base dei quali può essere definita l’idoneità, o meno, alla
specifica mansione.
Anche per quanto riguarda il rischio biologico il giudizio di idoneità è
affidato alla professionalità ed alla responsabilità del medico competente.
Per dare un giudizio di idoneità è comunque doveroso sottoporre i soggetti
ad una accurata visita ed a alcuni esami cosiddetti di routine che sono
diversi per ogni fattispecie da esaminare.
Gli infermieri, come operatori esposti a rischio biologico, sono ovviamente
tutelati dal decreto 626/94, decreto che tra l’altro indica come strumento
della sorveglianza sanitaria, laddove ne sia stata dimostrata l’efficacia,
anche la vaccinazione del lavoratore.
Prima però di parlare delle “vaccinazioni” segnaliamo, prendendo spunto
dalla prassi usata in diverse ASL e codificate in un documento ufficiale
della Regione Emilia-Romagna, le indagini di routine che vengono effettuate
in caso di sorveglianza sanitaria in infermieri professionali.
Esse sono:
• Visita medica
• Profilo ematochimico
• Mosaico epatite virale
• Titolo anti-BS
• Test Mantoux
• Esami allergologici.
Un’attenzione particolare va dedicata al capitolo
“vaccinazioni”: questa metodica deve/può essere applicata; l’art. 86 comma 2
stabilisce infatti che:
“… il datore di lavoro, su conforme parere del medico competente, adotta
misure protettive particolari per quei lavoratori per i quali, anche per
motivi sanitari individuali, si richiedono misure speciali di protezione fra
le quali la messa a disposizione di vaccini efficaci per quei lavoratori che
non sono già immuni all’agente biologico presente nella lavorazione, da
somministrare a cura del medico competente.
Il problema sorge, quindi, non tanto nel momento in cui la vaccinazione
viene effettuata ed accettata ma allorché il lavoratore rifiuti di
sottoporsi a vaccinazione “ritenuta” efficace, cioè in quei casi in cui
rivesta il ruolo di misura speciale di protezione; in questa situazione
spetta solo e soltanto al medico competente la necessità di valutare
l’idoneità del lavoratore a quella mansione specifica.
Abbiamo volutamente scritto “ritenuta” tra virgolette, in quanto non
crediamo che ci si debba basare, sic et simpliciter, sulle considerazioni di
valutazioni di tipo epidemiologico al fine del giudizio, in quanto esse non
dovrebbero avere un significato decisivo per giudicare se una determinata
vaccinazione sia presupposto inderogabile alla formulazione del giudizio di
idoneità alla mansione; l’epidemiologia, infatti, fornisce indicazioni sulla
prevalenza o l’incidenza di una determinata malattia in una popolazione non
nel caso “singolo”, e rientra nella discrezionalità dell’atto medico (nel
caso
“atto” di medico competente) valutare concretamente il soggetto visitato ed
optare eventualmente per un giudizio di idoneità con limitazioni,
assumendosi le responsabilità connesse con tale decisione.
Non è corretta la posizione di dichiarare non idonei tutti coloro che non si
sottopongono a vaccinazione, come non è possibile obbligare gli stessi alla
vaccinazione in quanto la “vaccinazione” è una procedura invasiva e
necessita del consenso informato di chi la riceve che può decidere di non
effettuarla, anche se si tratta di casi sporadici.
Non va però dimenticato un altro problema riguardante la vaccinazione che è
quello che questa procedura serve non solo agli operatori sanitari ma anche
ai “pazienti” che potrebbero essere esposti ad agenti biologici se a
contatto con
“operatori” non vaccinati, eventualmente portatori di “agenti patogeni”; la
sorveglianza sanitaria per il rischio biologico non può determinare,
indirettamente una cesura tra la tutela della salute dell’operatore
sanitario e quella del paziente da lui assistito; questa valutazione è
obbligatoria, da parte del medico competente, al fine del giudizio di
idoneità alla mansione specifica in caso di mancata vaccinazione.
L’operatore sanitario, generalmente, viene a contatto nella sua attività
lavorativa quotidiana con alcuni agenti patogeni a trasmissione ematica come
HBV, HCV, HIV e da un patogeno a trasmissione aerea quale il Mycobacterium
Tubercolosis; per quelli a trasmissione ematica l’unico, che ha a
disposizione un’efficace profilassi vaccinale, è il virus dell’Epatite B, ma
anche le altre situazioni meritano di essere opportunamente valutate.
Riteniamo, a questo punto, di doverci riferire obbligatoriamente a quanto
riportato nelle linee guida realizzate dalla Commissione Nazionale per il
Ministero della Sanità nell’Ottobre del 1994 per “prevenire la trasmissione
del virus dell’immunodeficienza umana e del virus dell’epatite B degli
operatori infetti ai pazienti durante le procedure invasive che determinano
un rischio di esposizione”; in tali linee guida, con molta chiarezza,
vengono definite quelle che devono
essere considerate procedure invasive che determinano rischio di esposizione
per il paziente.
* Definizione di procedura invasiva e di procedura
invasiva che determina un rischio di esposizione per il paziente
1. Vengono definite procedure invasive:
a. la penetrazione chirurgica in tessuti, cavità o organi, o la sutura di
ferite traumatiche maggiori effettuate in sala operatoria o sala parto,
pronto soccorso o ambulatorio sia medico che chirurgico;
b. cateterizzazione cardiaca e procedure angiografiche;
c. parto naturale o cesareo o altre operazioni ostetriche durante le quali
possano verificarsi sanguinamenti ;
d. la manipolazione, la sutura o la rimozione di ogni tessuto orale o
periorale, inclusi i denti, manovre durante le quali si verifica il
sanguinamento o esiste il rischio che il sanguinamento avvenga.
2. Vengono definite procedure invasive che determinano un
rischio di esposizione per il paziente quelle in cui vi è una reale
possibilità che si verifichi accidentalmente una ferita dell’operatore
sanitario e che, in tal caso, il sangue dell’operatore venga a contatto con
le cavità corporee del paziente, con i tessuti sottocutanei e/o con le
mucose. Le procedure che determinano un rischio di esposizione sono pertanto
quelle in cui:
a. si effettua il controllo digitale della punta di un ago nelle cavità
corporee;
b. c’è una presenza simultanea di dita ed aghi o altri taglienti in un campo
anatomico scarsamente visibile o molto ristretto.
Viene precisato nelle raccomandazioni generali delle stesse
linee guida che
“…tutti gli operatori sanitari, anche in formazione, che eseguono
procedure invasive debbono essere sottoposti a vaccinazione contro l’epatite
B quanto prima possibile e comunque all’assunzione”. Nelle raccomandazioni
specifiche sono indicate due condizioni dello stato sierologico
dell’operatore sanitario che esegue procedure invasive:
• Operatore HbsAg positivo - HbeAg negativo - HBV DNA positivo - in via
cautelativa è suggerita una limitazione delle procedure invasive che
determinano un rischio di esposizione per il paziente.
• Operatore HbsAg positivo - HbeAg positivo: limitazione di tutte le
procedure invasive”.
Essendo queste le linee indicate dal Ministero della Sanità, ad esse bisogna
fare doverosamente riferimento, e pertanto si ritiene che, per quegli
operatori sanitari che non vogliono vaccinarsi contro l’epatite B, debba
essere espresso un giudizio di non idoneità alla mansione specifica se
addetti alle procedure invasive che determinano rischio per il paziente; è
sufficiente, invece, un giudizio di idoneità con prescrizione per gli
operatori che eseguono procedure invasive senza rischio di esposizione per
il paziente e che sono renitenti alla vaccinazione.
Ulteriori indicazioni riguardano l’operatore sanitario HIV positivo al quale
viene vietata l’esecuzione di procedure invasive; per quanto riguarda le
procedure non invasive è opportuna la valutazione concreta della singola
fattispecie da parte del responsabile della struttura.
Sulle diverse e particolari situazioni si è espressa l’A.C.I.P. “Association
des Cadres de l’’Industrie Pharmaceutique) che per l’operatore sanitario HIV
positivo raccomanda “… alcune vaccinazioni che rivestono un ruolo
determinante nella validazione dell’idoneità del lavoratore stesso…” e
raccoglie “…alcune condizioni di immunocompromissione o particolare
suscettibilità alle infezioni con le relative vaccinazioni raccomandate …”
Afferma, infatti, tale associazione che “… una severa immunodepressione
può essere il risultato di immunodeficienza congenita, infezione da virus
dell’immunodeficienza umana (HIV), leucemia, linfoma, terapia con agenti
alchilanti, antimetaboliti, o abbondante uso di corticosteroidi…” e per
alcune di queste condizioni “…tutte le persone affette saranno
severamente immunocompromesse; per altre, come quelle con infezione da HIV,
ci sarà uno spettro di gravità appartenente a una particolare malattia o
stadio di trattamento che determinerà il grado di immunosoppressione…”
Si ritiene quindi che prima di un giudizio di idoneità o non idoneità o
idoneità parziale appare utile fare riferimento alla letteratura di merito,
letteratura sempre in via di evoluzione, comunque calata nella realtà
operativa ambientale e procedurale.
Analogamente anche sulla “validità dell’obbligatorietà” della vaccinazione
antitubercolare per gli operatori sanitari non c’è, a livello
internazionale, univocità di vedute anche se la problematica risulta più
chiara rispetto agli agenti infettivi sopra esaminati.
Le posizioni divergenti sono, forse, anche legate a studi condotti su
popolazioni diverse da parte dei vari esperti dell’argomento; ciononostante
in Italia era vigente sino all’inizio dello scorso anno l’obbligo di
vaccinare tutti i dipendenti ospedalieri e non solo i praticanti attività
sanitaria.
Solo con il D.P.R. 7 novembre 2001 n. 465 “Regolamento che stabilisce le
condizioni nelle quali è obbligatoria la vaccinazione tubercolare, a norma
dell’articolo 93, comma 2, della Legge 23 dicembre 2000 n. 388”,
pubblicato sulla Gazzetta Ufficiale n. 7 del 9 gennaio 2002, sono stati
meglio definiti i soggetti da sottoporre a vaccinazione antitubercolare
obbligatoria abrogando nel contempo l’obbligo vaccinale per le categorie a
rischio definite dalla legge 14 dicembre 1970, n. 1088; prima infatti si
faceva riferimento in senso lato ai “..dipendenti di ospedali, cliniche
ed ospedali psichiatrici…” mentre ora, più correttamente, si fa
riferimento a “..personale sanitario…” o “..chiunque, a
qualunque titolo, con test tubercolinico negativo, operi in ambiente
sanitario”, togliendo la limitazione derivante dal riferimento ad “
ospedali, cliniche ed ospedali psichiatrici…”.
Riguardo alla validità di tale atto preventivo, unico dato certo, secondo
recentissimi studi, è che il vaccino BCG ha efficacia pari almeno al 50% sia
per la tubercolosi “standard” sia per la tubercolosi resistente ai farmaci.
Come è noto quest’ultima è di difficile trattamento e i tassi di mortalità
possono raggiungere il 50%; è per questo che molti operatori sanitari, che
svolgono attività in centri dove il problema della tubercolosi resistente ai
farmaci antitubercolari è particolarmente diffuso hanno richiesto
vaccinazione.
La diffusione della pratica della vaccinazione fa tuttavia perdere
l’informazione circa eventuali pregresse infezioni tubercolari, dal momento
che anche in questo caso si avrebbe una risposta positiva al test cutaneo.
È tornata problematicamente alla ribalta l’infezione tubercolare per i
soggetti HIV positivi in quanto tale affezione è particolarmente resistente
ed è fonte di rischio per tutti gli operatori sanitari che si dedicano a
tali soggetti.
Il medico competente, con l’atto medico legale del giudizio di idoneità, si
assume quindi una responsabilità sulla salute del singolo lavoratore e,
quindi, non può prescindere dal valutare un presidio, seppur di media
efficacia, laddove il rischio dell’operatore sia alto (Tubercolosi
resistente).
Al contrario, ma non meno importante, la decisione su tubercolosi
“standard”, dove il rischio di malattia attiva nel corso della vita, quando
l’infezione si sviluppa, è pari al 10%; sono sufficienti il rispetto di
procedure corrette, l’uso adeguato di dispositivi di protezione individuale
e un eventuale tempestivo trattamento preventivo.
In definitiva giova ricordare che, a prescindere da protocolli o percorsi
prestabiliti, al fine dell’emissione del giudizio finale, la decisione
rimarrà sempre di stretta pertinenza del medico competente che dovrà agire
con scienza e coscienza, dettate dal proprio bagaglio culturale ed umano.
Presentiamo di seguito una tabella riassuntiva delle raccomandazioni dell’ACIP
in merito all’immunizzazione degli operatori sanitari con speciali
condizioni.
Riassunto delle raccomandazioni dell’ACIP sull’immunizzazione degli
operatori sanitari con speciali condizioni (da “Hospital Infections” Bennet
J.V., Brachman P.S. 1998)
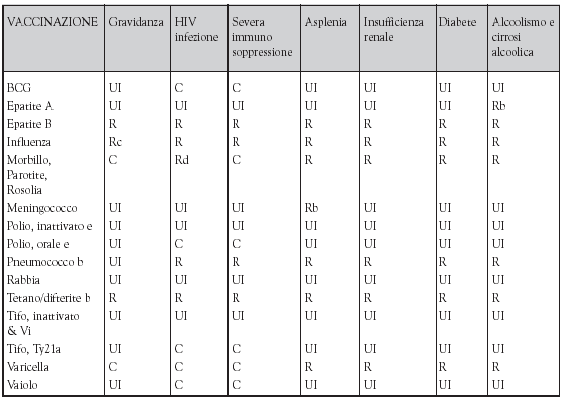
R, raccomandata; C, controindicata; UI, usare se indicato; Vi, Vi antigene.
RISCHIO BIOLOGICO NEGLI AMBULATORI da inail
LA PROFESSIONE SANITARIA DI INFERMIERE
L’ATTIVITÀ DELL’INFERMIERE: AUTONOMIA E RESPONSABILITÀ
LA PREVENZIONE DEL RISCHIO BIOLOGICO
GLI AMBIENTI DI LAVORO: GLI AMBULATORI “PRIME CURE” DELL’INAIL
RISCHIO BIOLOGICO: CONOSCENZA, VALUTAZIONE E PREVENZIONE.
LA NORMATIVA PER LA PREVENZIONE DEL RISCHIO BIOLOGICO
SORVEGLIANZA SANITARIA E GIUDIZIO DI IDONEITÀ
CODICE DEONTOLOGICO Testo approvato dal Comitato centrale Febbraio 1999
Convenzione tra regione ed inail
http://www.inail.it/pubblicazionieriviste/tuttititoli/medicina/vademecum_infermiere/indice.htm